vårtor och verrucas: bedömning och behandling
i den här artikeln lär du dig:
- hur man bedömer vårtor och verrucas
- röda flaggsymtom för hudskador som kräver specialistrådgivning
- de olika vårtbehandlingarna som finns tillgängliga
vårtor är vanliga virala hudinfektioner, som drabbar cirka 7-12% av befolkningen vid någon tidpunkt, och är vanligare hos barn
. De orsakas av humant papillomvirus (HPV), av vilka det finns över 150 genotypiskt olika typer; de vanligaste är HPV 1, 2, 4, 27 och 57, och HPV 3 och 10 för plana (platta) vårtor.
HPV infekterar keratinocyterna, den mest dominerande celltypen i epidermis, vilket resulterar i utveckling av epidermal förtjockning och hyperkeratinisering. HPV-infektion förvärvas genom direktkontakt, som kan vara person-till-person eller från miljön (t.ex. duschar och simbassänger, hudpenetration ökar om huden är trasig eller våt)
.
studier tyder på att bovint papillomvirus (som är relaterat) kan behålla smittsamhet i månader och eventuellt år, och detsamma kan vara sant för HPV
.
Verrucas är plantarvorter, belägna på fotsulan,
. Någon med en plantarvarta bör använda vattentäta plåster i gemensamma badplatser; verruca strumpor finns också tillgängliga.
denna artikel kommer inte att diskutera anogenitala vårtor eller seborrhoeiska (keratoser) vårtor.
bedömning
vid klinisk bedömning av hudskador är följande steg användbara för att underlätta diagnos,
:
- inspektera patienten. Var på kroppen är lesionerna? Hur många skador finns det? Om det finns flera skador, följer de ett mönster eller är de på ett specifikt område?
- beskriv skadorna. Vad är den största diametern av lesionen? Finns det Färg? Finns det några sekundära förändringar (t. ex. lichenification, crusting, excoriation (scratch marks), ulceration, erosion, spricka (tunn spricka), hypertrofi (ökning av huden) eller granulom?) Finns det en tydlig definierad gräns? Är det regelbundet?
- palpera lesionen. Känn ytan, konsistensen, rörligheten, ömhet och temperatur (använd handskar för att förhindra infektion).
- kontrollera patientens allmänna hälsa. Undersök naglarna, hårbotten, håret och slemhinnorna. Finns det någon lymfadenopati? Har patienten en temperatur?
alla pigmenterade lesioner bör kontrolleras för röda flaggor som tyder på melanom. Dessa inkluderar: asymmetri (brist på spegelbildsskada i någon av kroppens fyra kvadranter); oregelbunden kant; två eller flera färger i lesionen; diameter på mer än 7 mm. Patienter som uppvisar något av dessa symtom bör remitteras till en hudläkare för vidare bedömning (t.ex. biopsi och histologiska studier).

kutana vårtor diagnostiseras vanligtvis på utseende. Det karakteristiska utseendet på olika typer av vårtor är följande:
- vanliga vårtor är fasta och upphöjda med grova kanter som en blomkål;
- plana vårtor är runda, platta och gula, och de ses ofta på baksidan av händerna;
- filiforma vårtor är långa, fingerliknande vårtor vanliga i ansiktet och nacken;
- Palmar och plantarwarts växer på palmer (palmar) och fotsulor (plantar). Ofta ses med thrombosed kapillärer, som visas som en central svart prick (dessa visas inte i liktornar och förhårdnader);
- Periungual vårtor förekommer runt naglar och tånaglar, och visas som förtjockad, blomkål-liknande hud;
- mosaik vårtor är flera palmar eller plantar vårtor som smälter samman på händer eller fötter.
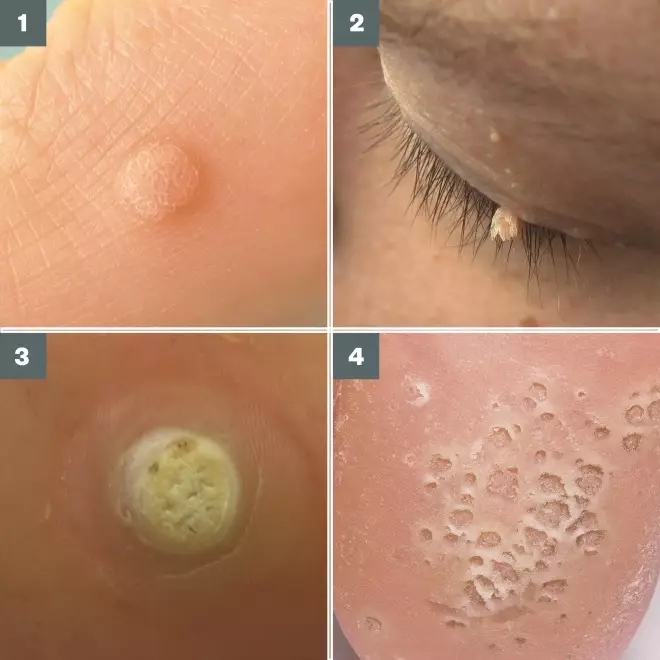
fotoguide av olika typer av vårtor
källa: L-R: BSIP SA / Alamy / Wikimedia Commons / James Heilman / Wkimedia Commons / Alamy
1) Plan vårta; dessa är vanligast på baksidan av händerna och är runda och platta toppade
2) Filiform vårta; långa, fingerliknande vårtor som visas på ansikte och hals
3) Plantar vårta; dessa kan skiljas från liktornar genom närvaron av svarta prickar (sett övre centrum), som är thrombosed kapillärer.
4) Mosaikvorter; dessa är grupper av palmar eller plantarvorter.
presentationen kan likna andra lesioner. Möjliga differentiella diagnoser för vårtor på händer eller fötter inkluderar
: aktinisk keratos; seborrheisk keratos; knuckle pads; skivepitelcancer; lichen planus; corns eller calluses; och malignt melanom.
om diagnosen är osäker, kommer paring ner en vårta med en fil att resultera i exakt blödning från tromboserade kapillärer
. Paring bör utföras med försiktighet, eftersom blödningen innehåller aktivt viralt DNA som kan infektera läkaren eller ytterligare smittspridning
. Om du är osäker bör patienten hänvisas till en läkare som är specialiserad på dermatologi för att bekräfta diagnosen. Patienter bör också hänvisas om de har en ansiktsvård eller omfattande hudområden påverkas (vanligtvis mosaikvorter på händer och fötter).
vårtor kan vara längre hos patienter med nedsatt immunförsvar, särskilt de med cellmedierad immunbrist. Hos patienter med svårt nedsatt immunfunktion (t.ex. patienter som behandlas med immunsuppressiva medel efter organ-eller benmärgstransplantation) kan vårtor vara stora, omfattande och resistenta mot behandling. Vartor kan också vara ett klagomål hos patienter med odiagnostiserade tillstånd som HIV, lymfom och CD4-lymfocytopeni. Alla patienter med vårtor som är immunkompromitterade bör hänvisas till en hudläkare.
HPV-infektion är associerad med skivepitelcancer och premalignitet. Sannolikheten för skivepitelcancer ökar i mild immunbrist och bärare av vissa HPV-typer. HPV-typerna 5 och 8 är också associerade med epidermodysplasia verruciformis, en extremt sällsynt hudsjukdom som resulterar i tillväxt av skaliga makuler och papler.
behandling
ingen behandling krävs i de flesta fall, särskilt om vårtorna inte orsakar någon funktionsnedsättning. De flesta vårtor kommer att lösa spontant inom två år, även om vissa fall kan ta fem till tio år att lösa. Behandling bör övervägas när vårtan är obekväm, funktionen är nedsatt eller om vårtorna påverkar utseendet (t.ex. vårtor i ansiktet).
de flesta vårtor och verrucae kan behandlas i primärvården. I vissa fall kan remiss till en sjukhusspecialist vara nödvändig (t. ex. om ihållande vårtor visar ett dåligt svar på behandlingen), kan Lokala policyer dock begränsa behandlingen till symtomatiska vårtor endast
.
behandlingsalternativ inkluderar salicylsyra, ofta i kombination med mjölksyra, formaldehyd, glutaraldehyd och kryoterapi.
topisk salicylsyra (15-50% w/w), applicerad på vårtan dagligen i 12 veckor, är den behandling som valts för vuxna och äldre barn. Dess exakta verkningsmekanism är inte känd men den fungerar som en keratolytisk, vilket resulterar i avlägsnande av epidermala celler infekterade av HPV. Det är också effektivt att ta bort corns och calluses.
en Cochrane-granskning av behandlingar fann att risken för clearance av vårtor med salicylsyra var 1,56 gånger större jämfört med placebo. Avlägsnande var mest effektivt på händer (relativ risk 2,67) jämfört med fötter (relativ risk 1,29)
.
Salicylsyrapreparat finns i en rad behandlingar, inklusive geler, färger, lösningar och salvor, och de innehåller ofta också mjölksyra; i Storbritannien är dessa tillgängliga över disk. Gelbehandlingar kan också innehålla kolofoni, vilket kan orsaka en allergisk reaktion hos vissa patienter
.
salicylsyra ska inte appliceras på vårtor i ansiktet, intertriginösa områden (där huden gnuggar ihop, såsom axilla), anogenitala vårtor, mol eller födelsemärken, vårtor med hår eller röda kanter eller för att öppna skador eller trasig hud
. Vid användning av salicylsyra bör patienter rådas att skydda den omgivande huden för att undvika irritation.detta kan göras genom att belägga området med mjuk paraffin eller genom att använda plåster.
salicylsyra rekommenderas inte för att behandla fotvårtor hos patienter med diabetes, eftersom dessa patienter ofta har perifer neuropati och dålig cirkulation, vilket leder till dålig sårläkning
. NHS säger att salicylsyra kan användas för att behandla vårtor under graviditeten men endast på ett litet område under en begränsad tid.
formaldehyd och glutaraldehyd appliceras på liknande sätt som salicylsyra. Glutaraldehyd kan fläcka huden brun och bör avbrytas om hudirritation är svår.
patienter som använder receptfria behandlingar kan rådas att debride ytan av vårtan försiktigt med en fil (t.ex. smärgelskiva) eller pimpsten en gång i veckan. Detta bör dock göras noggrant eftersom det finns risk för ytterligare spridning av det smittsamma materialet. Patienterna bör också suga vårtan i fem minuter före behandlingen för att mjukna upp den.
kryoterapi med flytande kväve är lämplig för vuxna och äldre barn som kan tolerera det. Det orsakar snabb kylning av celler, vilket gör att iskristaller bildas utanför cellerna och stör membran. När upptining inträffar blir extracellulär vätska hypertonisk, med det snabba flödet av vatten i celler som orsakar celldöd
.
behandling innebär vanligtvis exponering för flytande kväve varannan vecka i tre till fyra månader. En session tar mellan 5-15 minuter och kan vara smärtsam. Efter behandling bildas en blister, följt av en scab, som faller av ungefär en vecka senare. Kryoterapi kan orsaka lokal irritation på opåverkad hud
. Andra biverkningar inkluderar ärrbildning (sällsynt), hyperpigmentering, som vanligtvis förbättras med tiden men kan vara permanent, och parestesi orsakad av frysning av en ytlig nervcell; detta kommer att återgå till det normala efter två till tre månader.
det finns inga definierade åldersgränser för kryoterapi. Det kan användas för att behandla yngre barn, även om det vanligtvis inte rekommenderas. Varje behandling bör inte vara längre än fem till tio sekunder hos dessa patienter.
kryoterapi rekommenderas inte för områden med en sena, eftersom aggressiv behandling kan orsaka senskador. Onychodystrophy (missbildning av naglarna) kan uppstå om periunguala vårtor behandlas med kryoterapi
.
silvernitratpennor är också tillgängliga för att behandla kutana vårtor; det finns dock inga goda bevis för att detta är effektivt
.
Cochrane-granskningen fann inte heller några bevis för att användning av tejp för att behandla vårtor var effektivare än placebo
.
Sam Akram är universitetslektor vid Anglia Ruskin University och läkare praktikbaserad apotekare. Hadar Zaman är föreläsare vid University of Bradford och samhällsapotekare.
Leave a Reply